وبلاگ جامع بهداشت عمومی
Public Health General Weblogوبلاگ جامع بهداشت عمومی
Public Health General Weblogتب خونریزی دهنده کریمه کنگو (CCHF)
در روزهای اخیر خبری که به کرات از سایت ها و رسانه های معتبر و نامعتبر شنیدیم دلالت بر آلودگی چندین مورد تب خونریزی دهنده کریمه کنگو در کشور بوده . این خبر نیز از جانب خبررسانی وزارت بهداشت تایید شده ولی با آماری به مراتب پایین تر از سایت های دیگر. وزارت بهداشت خبر از آلودگی 3 نفر و مرگ یک نفر در مازندران می دهد ولی سایر سایت ها خبر از آلودگی 9 نفر و فوت 3 نفر در مازندران و خراسان و کرمانشاه می دهند. با این توصیف اهمیت موضوع بسیار زیاد می باشد وخطری که تهدیدی برای همه هموطنان و علل الخصوص کادر بهداشتی درمانی زحمتکش کشورمان میباشد کاملا جدی است. لذا تلاش کردیم تا در همین راستا اطلاع رسانی مختصری بر بیماری و راه های پیشگیری از آن را به اطلاع شما همراهان همیشگی وبلاگمان برسانیم. 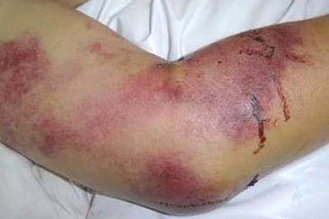
تب خونریزیدهنده کریمه-کنگو:
Haemorrhagic Fever Crimean Congo CCHF یک بیماری حاد تب دار و خونریزی دهندهاست که ازطریق گزش کنه ویا تماس با خون یا ترشحات یا لاشه دام و انسان آلوده منتقل میشود. بیماری اولین بار در سال ۱۹۴۴ در کریمه اوکرائین شرح داده شد ونام تب خونریزی دهنده برای آن اعلام گردید. در سال ۱۹۶۹ معلوم شد پاتوژن ایجاد کننده تب خونریزی دهنده کریمه کنگو مشابه همان بیماری است، که در سال ۱۹۵۶ در کنگو مشاهده گردیدهاست ازاینرو ارتباط این دو مکان و بیماری باعث اسم فعلی شد. CCHF در انسان بیماری شدیدی همراه با مرگ و میر حدود ۳۰ ٪ ایجاد میکند و شیوع بیمارستانی آن نیز بسیار بالا میباشد.
عامل سبب شناختی (اتیولوژی) :عامل بیماری CCHF ویروسی از گروه آربوویروس خانواده بونیاویریده جنس نایروویروس که تحت عنوان ویروسهای بندپا بُرد (arthropod-borne virus) میباشد. شایعترین ناقلها کنهای به نام هیالوما میباشد.
همهگیرشناسی (اپیدمیولوژی) :
ویروس CCHF به وسیله کنه هیالوما منتقل میشود. مخزن ویروس در طبیعت اصولاً کنهها میباشد و گاو، گوسفند، بز وخرگوش نیز به عنوان مخزن مطرح میباشند. این ویروس از طریق تماس مستقیم با خون یا ترشحات بیمار، لاشه حیوان آلوده (انتقال به قصابها و سلاخها) سبب ایجاد همهگیریهای ناگهانی میگردد. این بیماری بیشتر در مناطق صحرایی آفریقا، اروپای شرقی، خاور میانه عراق، هند، افغانستان، پاکستان، ایران و غرب چین مشاهده میگردد. شیوع بالایی از بیماری در بین پرسنل نظامی کارکنان بیمارستانها، کشاورزان و اشخاصی که با دام سروکار دارند مشاهده میگردد. بیماری در فصول گرم سال از اواخر فروردین تا اواخر شهریور (زمان رشد و تکثیر کنهها) شیوع پیدا میکند. مواردی در بین اعضای خانواده بیمار و پرسنل پزشکی بعد از آلودگی با خون یا ترشحات بیمار رخ دادهاست. پرندگان به بیماری مقاومند (غیر از شترمرغ) لیکن میتوانند با پخش کنههای آلوده باعث اپیدمی گردند. بیماری در حیوانات بدون علامت میباشد.
راه انتقال بیماری :
ویروس CCHF اصولاً در طبیعت به وسیله کنههای سختگونه Hyalomma منتقل میشود، ولی به وسیله گونههای دیگر نیز منتقل میگردد. ویروس CCHF توانائی انتقال از طریق تخم (Transovarion transmission)و نیز انتقال در مراحل مختلف بلوغ کنه (Transstadial survival) را دارد.
راه انتقال بیماری تب خون ریزی دهنده کریمه کنگو :
مهم ترین راه آلودگی کنه، خونخواری کنه Hyalomma نا بالغ از مهرهداران کوچک میباشد. یک بار آلودگی موجب میشود کنه در تمام طول مراحل تکامل آلوده باقی بماند و کنه بالغ ممکن است عفونت را به مهرهداران بزرگ مثل دامها منتقل کند، ویروس یا آنتیبادی آن، در کنه Hyalomma در مناطق وسیع دنیا پیدا شده است و عفونت در انسان پس از گزش کنه آلوده یا له کردن آن روی پوست نیز ایجاد میشود.
بیماری به وسیله خرگوشصحرائی، جوجهتیغی، گوسفند و گاو به نقاط مختلف توسعه مییابد. در جنوب آفریقا آنتیبادی علیه ویروس CCHF از سرم زرافه، کرگدن، گاو کوهی (eland)، بوفالو، گورخر و سگها جدا شده است. تعداد زیادی از پرندگان به عفونت مقاوم هستند اما شترمرغ حساس است. ویرمی در حیوانات نشخوارکننده اهلی مثل گاو، گوسفند و بز به مدت یک هفته پساز آلودگی باقی میماند.
بیماری در حیوانات اهلی هیچ گونه علائم مشخصی ندارد و خطر انتقال بیماری در انسان در طی ذبح حیوان آلوده و یا یک دوره کوتاه پس از ذبح حیوان آلوده وجود دارد (به دنبال تماس با پوست یا لاشه حیوان). هم چنین تماس با خون و بافت بیماران بخصوص در مرحله خونریزی یا انجام هرگونه اعمالی که منجر به تماس انسان با خون، بزاق، ادرار، مدفوع و استفراغ آنها گردد باعث انتقال بیماری میشود.
بیمار در طی مدتی که در بیمارستان بستری است به شدت برای دیگران آلودهکننده است، عفونتهای بیمارستانی بعد از آلودگی با خون و یا ترشحات بیماران شایع میباشند.
علائم بالینی :
علائم بالینی چهار مرحله دارد :
1) دوره کمـون: بستگی به راه ورود ویروس دارد. پس از گزش کنـه، دوره کمون معـمولاً یک تا سه روز است و حداکثر به ۹ روز میرسد. دوره کمون به دنبـال تمـاس با بافتها یا خونآلوده معـمولاً پنج تا شش روز است و حداکثر زمان ثابت شده ۱۳ روز بوده است.
2) قبل از خونریزی :شروع علائم ناگهانی حدود ۱ تا ۷ روزطول میکشد (متوسط ۳روز)، بیمار دچار سردرد شدید، تب، لرز، درد عضلانی (بخصوص در پشت و پاها)، گیجی، درد و سفتی گردن، درد چشم، ترس از نور (حساسیت به نور) میگردد. ممکن است حالت تهوع، استفراغ بدون ارتباط با غذاخوردن و گلودرد و احتقان ملتحمه در اوایل بیماری وجود داشته باشد که گاهی با اسهال و درد شکم و کاهش اشتها همراه میشود. تب معمولاً بین ۳ تا ۱۶ روز طول میکشد. تورم و قرمزی صورت، گردن و قفسه سینه، پرخونی خفیف حلق و ضایعات نقطهای در کام نرم و سخت شایع هستند. تغییرات قلبی عروقی شامل کاهش ضربان قلب و کاهش فشارخون مشاهده میشود. لکوپنی، ترمبوسیتوپنی (کاهش پلاکت به کمتر از ۱۵۰٫۰۰۰ در میلیمتر مکعب) و بخصوص ترمبوسیتوپنی شدید نیز در این مرحله معمولاً مشاهده میگردد.
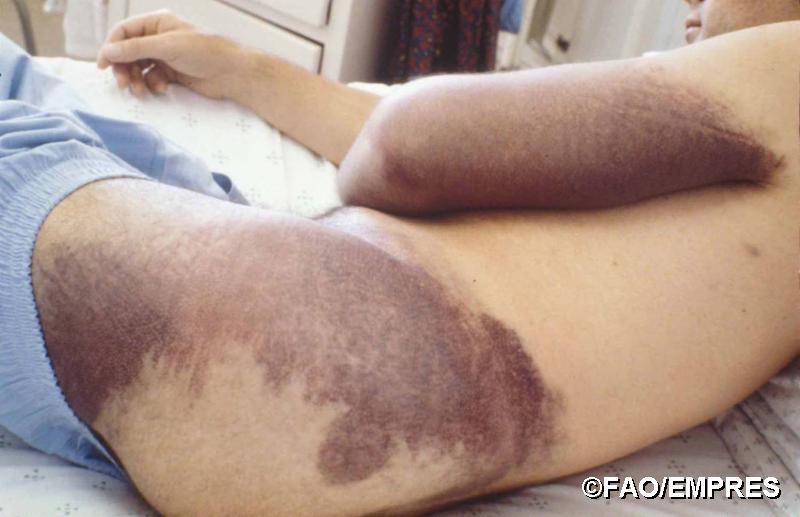 مرحله خونریزیدهنده: مرحله
کوتاهی است که به سرعت ایجاد میشود و معمولاً در روز ۳ تا ۵ بیماری شروع میشود و
۱ تا ۱۰ روز (بطور متوسط ۴ روز) طول میکشد. خونریزی در مخاطها و پتشی(خون ریزی زیرجلدی که قطری در حدود
۱-۲ میلیمتر دارد) در پوست بخصوص در قسمت بالای بدن و در طول خط زیربغلی و زیر
پستان در خانمها دیده میشود و در محلهای تزریق و تحت فشار (محل بستن تورنیکه و
غیره) ممکن است ایجاد شود. بدنبال پتشی ممکن است هماتوم
(تجمع خون یا خون مردگی) در همان محلها و سایر پدیدههای خونریزیدهنده مثل ملنا
(مدفوع قیری شکل ناشی از خون ریزی دستگاه گوارش)،
هماتوری(وجود خون در ادرار) و خونریزی از بینی، لثه و خونریزی
از رحم ایجاد شود و گاهی خلط خونی،
خونریزی در ملتحمه و گوشها نیز دیده میشود. برخی موارد خونریزی از بینی، استفراغ
خونی، ملنا و خونریزی رحم آن قدر شدید است که بیمار نیاز به تزریق خون دارد. در
برخی از بیماران فقط پتشی ظاهر میشود (حدود ۱۵٪).
مشکلهای دستگاه تنفسی به دلیل پنومونی خونریزیدهنده در حدود ۱۰٪
بیماران ایجاد میشود. به دلیل درگیری سیستم رتیکولوآندوتلیال با ویروس، ابتلاء
وسیع سلولهای کبدی شایع است که موجب هپاتیت ایکتریک میگردد. کبد و طحال در یک
سوم بیماران بزرگ میشود (معمولاً بین روزهای ۶ تا ۱۴ بیماری). آزمایشات اعمال
کبدی (تستهای کبدی) غیرطبیعیهستند، به خصوص
aspartate aminotransferase(AST) و اغلب در مرحله پایانی بیماری سطح بیلی روبین سرم بالا میرود. بیمارانی که سرنوشت شان به مرگ
منتهی میشود معمولاً علائم آنها بطور سریع حتی در روزهای اول بیماری تغییر میکند
و هم چنین لکوسیتوز(افزایش تعداد گلبولهای سفید به بالاتر از ۹۰۰۰ در
میلیمتر مکعب) بیشتر از لکوپنی وجود دارد. ترمبوسیتوپنی در مراحل اولیه بیماری
نشاندهنده پیش آگهی بدی میباشد. مرگ به دلیل
از دستدادن خون، خونریزی مغزی،
کمبود مایعات به دلیل اسهال، یا ادم
(تجمع غیرطبیعی آب و مایعات میان بافتی زیر پوست و حفرههای بدن) ریوی ممکن است ایجاد
شود. در اتوپسی(کالبد گشایی، معاینه و بررسی بدن مرده از طریق برش و
آزمایش) بیماران فوتشده، معمولاً خونریزی به شدتهای مختلف در همه اعضا و بافتها
وداخل معده و رودهها دیده میشود.
مرحله خونریزیدهنده: مرحله
کوتاهی است که به سرعت ایجاد میشود و معمولاً در روز ۳ تا ۵ بیماری شروع میشود و
۱ تا ۱۰ روز (بطور متوسط ۴ روز) طول میکشد. خونریزی در مخاطها و پتشی(خون ریزی زیرجلدی که قطری در حدود
۱-۲ میلیمتر دارد) در پوست بخصوص در قسمت بالای بدن و در طول خط زیربغلی و زیر
پستان در خانمها دیده میشود و در محلهای تزریق و تحت فشار (محل بستن تورنیکه و
غیره) ممکن است ایجاد شود. بدنبال پتشی ممکن است هماتوم
(تجمع خون یا خون مردگی) در همان محلها و سایر پدیدههای خونریزیدهنده مثل ملنا
(مدفوع قیری شکل ناشی از خون ریزی دستگاه گوارش)،
هماتوری(وجود خون در ادرار) و خونریزی از بینی، لثه و خونریزی
از رحم ایجاد شود و گاهی خلط خونی،
خونریزی در ملتحمه و گوشها نیز دیده میشود. برخی موارد خونریزی از بینی، استفراغ
خونی، ملنا و خونریزی رحم آن قدر شدید است که بیمار نیاز به تزریق خون دارد. در
برخی از بیماران فقط پتشی ظاهر میشود (حدود ۱۵٪).
مشکلهای دستگاه تنفسی به دلیل پنومونی خونریزیدهنده در حدود ۱۰٪
بیماران ایجاد میشود. به دلیل درگیری سیستم رتیکولوآندوتلیال با ویروس، ابتلاء
وسیع سلولهای کبدی شایع است که موجب هپاتیت ایکتریک میگردد. کبد و طحال در یک
سوم بیماران بزرگ میشود (معمولاً بین روزهای ۶ تا ۱۴ بیماری). آزمایشات اعمال
کبدی (تستهای کبدی) غیرطبیعیهستند، به خصوص
aspartate aminotransferase(AST) و اغلب در مرحله پایانی بیماری سطح بیلی روبین سرم بالا میرود. بیمارانی که سرنوشت شان به مرگ
منتهی میشود معمولاً علائم آنها بطور سریع حتی در روزهای اول بیماری تغییر میکند
و هم چنین لکوسیتوز(افزایش تعداد گلبولهای سفید به بالاتر از ۹۰۰۰ در
میلیمتر مکعب) بیشتر از لکوپنی وجود دارد. ترمبوسیتوپنی در مراحل اولیه بیماری
نشاندهنده پیش آگهی بدی میباشد. مرگ به دلیل
از دستدادن خون، خونریزی مغزی،
کمبود مایعات به دلیل اسهال، یا ادم
(تجمع غیرطبیعی آب و مایعات میان بافتی زیر پوست و حفرههای بدن) ریوی ممکن است ایجاد
شود. در اتوپسی(کالبد گشایی، معاینه و بررسی بدن مرده از طریق برش و
آزمایش) بیماران فوتشده، معمولاً خونریزی به شدتهای مختلف در همه اعضا و بافتها
وداخل معده و رودهها دیده میشود.
4) دوره نقاهت : بیماران از روز دهم وقتی ضایعههای پوستی کمرنگ میشود، به تدریج بهبودی پیدا میکنند. اغلب بیماران در هفتههای سوم تا ششم بعد از شروع بیماری وقتی شاخصهای خونی و آزمایش ادرار طبیعی شد از بیمارستان مرخص میشوند. مشخصه دوره نقاهت طولانی بودن آن به همراه ضعف میباشد که ممکن است برای یک ماه یا بیشتر باقی بماند. گاهی موها کامل میریزد (که پس از ۴ تا ۵ ماه ترمیم میشود) بهبودی معمولاً بدون عارضه است، اگرچه التهاب رشتههای عصبی (neuritis) یک یا چند عصب ممکن است برای چندین ماه باقی بماند.
دوره کمون بیماری به طور متوسط چهار روز و حداکثر دوازده روز میباشد. معمولاً تا روز چهارم علائم غیر خونریزی مانند تب، سردرد، احساس سرما، خستگی درد عضلانی، پرخونی صورت، پرخونی ملتحمه و چشم، استفراغ و دردهای بالای معده میباشد. علائم خونریزی از روز چهارم شروع میشود که به صورت پتشی در مخاط دهان و پوست، خونریزی از لثهها، بینی، معده، روده ورحم و زیر پوست ناحیه ساق پا و دستها ظاهر میشود. مرگ بیمار ناشی از شوک، کم خونی خونریزی شدید ریوی، عفونت منتشر و اختلال انعقادی داخل عروقی پیش روندهاست.
 مشخصات عامل:
مشخصات عامل:
عامل بیماری ویروسی از خانواده Bunyaviridae و جنس Nairovirus است. این ویروس دارای پوشش پروتئینی (Envelop) است و قطر ساختمان ویروس nm100 - 85 است و از گروه RNA های یک رشتهای است. مقاومت ویروس در برابر حرارت کم است و در دمای ۵۶˚C به مدت ۳۰ دقیقه از بین میرود؛ بنابراین پختن گوشت و یا پاستوریزه کردن شیر باعث از بین رفتن ویروس میشود، ضمناً ویروس میتواند در خون به مدت ۱۰ روز در دمای ۴۰˚C مقاومت کند. ویروس در محیط اسیدی مثلاً اسید استیک دو درصد (و یا محیط اسیدی ایجادشده پس از جمود نعشی) از بین میرود و همچنین در برابر هیپوکلریت سدیم یک درصد (Hypochlorite) و محلول دو درصد Glutaraldehyde و یا ضدعفونی کنندههای فنولیک Phenolic 5 تا سه درصد، حساس است. صابون و مایعات یا مواد شستشو دهنده با اینکه ویروس از بین نمیبرند ولی تا حدی ویروس را غیر فعال میکنند. با توجه به اینکه اسیدوزی که پس از چند ساعت از ذبح دام در جسد حیوان پیدا میشود. موجب از بین رفتن ویروس میشود در کشتارگاههای صنعتی لاشه دام به مدت ۲۴ ساعت در فضای ۴ درجه سانتی گراد نگهداری میشود تا ویروس از بین برود. فریز کردن گوشت در منزل در دمای منفی ۱ تا منفی ۴ درجه سانتی گراد نیز ویروس را از بین میبرد.
روش تشخیص:
در هفته اول بیماری و در مرحله تب میتوان با نمونه گیری از خون ویروس را جدا کرد همچنین میتوان ویروس را از نمونههای بافتی مثل بافت کبد، طحال، کلیه، غدد لنفاوی جدا کرد.
ویروس را میتوان در کشت سلولی تهیه شده از بافت کلیه میمون کشت داد و یا توسط آزمایش PCR (Polymerase Chain reaction) اثر ویروس را در نسخه برداری معکوس Reverse Transcriptase مشاهده کرد.
به وسیله آزمایشهای سرمی نیز میتوان به جستجوی آنتی بادی پرداخت از جمله میتوان از آزمایشهایی نظیرE LISA، IFA (Immunofluerescense Antibody)، خنثی سازی،Neutralizing ab CFT Compliment fixation test) ثبوت عناصر مکمل) استفاده کرد. معمولاً پس از شش روز IgM قابل اندازهگیری است و تا چهار ماه در خون باقی میماند ولی IgG را تا پنج سال میتوان در خون بررسی کرد اما در حالتهای فوق حاد و مرگ آور در ابتدای بیماری معمولاً هیچگونه آنتی بادی در خون (قبل از شش روز) قابل اندازهگیری نیست بنابراین تشخیص بر پایه جداسازی ویروس از خون و بافتها به روش کشت سلولی و یا تشخیص آنتی ژن ویروس بروشهای IFA, EIA و PCR (polymerase chain reaction) است.
همچنین با اندازهگیری SGOT و SGPT میتوان به عفونت ویروس در کبد Viral Hepatitis پی برد معمولاً در مبتلایان SGOT بالاتر از SGPT است.
درمان:
اساس درمان حمایتی است و شامل تنظیم آب و الکترولیت و درمان اختلال انعقادی درون رگی پیش رونده(DIC) به همراه داروی ضد ویروس ریباویرین است. توجه کنید که درمانهای اختصاصی توسط پزشک متخصص و ترجیحا متخصص عفونی انجام میشود.
پیشگیری :
- بیمار مشکوک به CCHF باید ایزوله شود و با افراد خانواده و پرسنل بیمارستانی در تماس نباشد. کلیه وسایل بیمارستانی مانند ماسک، دستکش، روپوش، پیش بند، لولههای خون، سرنگهای استفاده شده و هر وسیلهای که با ترشحات بیمار درتماس بوده باید سوزانده شود.
- سمپاشی منازل و اصطبلها جهت کاهش کنهها
- مصرف مواد ضد عفونی جهت گندزدایی توالتها، محیط آلوده به خون و ترشحات بیمار
- به دلیل اینکه متأسفانه دام بدون علامت است، باید از مصرف گوشت تازه خودداری شود و دام پس از ذبح تا ۲۴ ساعت در دمای منفی ۱ تا ۴ قرار گیرد تا ویروسهای آن کشته شوند و پس از آن مصرف شود.
- در هنگامی که پرسنل مراقب بیمار در معرض تماس پوستی یا پوستی مخاطی با خون، مایعات بدن و یا فضولات بیمار قرار میگیرند بایستی فوراً سطح آلوده را با آب و صابون بشویند.
- از خرید گوشتهای بازرسی نشده بدون مهر دامپزشکی (کشتار غیر مجاز) خودداری کنید.
- کارکنان بهداشتی و درمانی و افرادی که با خون ، ترشحات بدن بیمار و یا بافت های آلوده بیماران تماس داشته اند باید مرتب و حداقل تا چهارده روز پس از تماس تحت نظر بوده و درجه حرارت بدن آنها هر روز کنترل شود و در صورت ظهور علایم بالینی مطابق با تعریف مورد محتمل بلافاصله درمان برای آنان شروع شده و اقدامات بعدی بعمل آید.
توصیه های دامپزشکی :
در راستای پیشگیری از ابتلا به تب کریمه کنگو سازمان دامپزشکی کشور نیز این 12 راهکار پیشگیرانه را برای تمام هموطنانمان توصیه نموده است :
- خودداری از کشتار دام در خارج از کشتارگاه ها
- رعایت اصول بهداشتی و استفاده از وسایل حفاظت فردی توسط کارکنان زنجیره کشتار، انتقال و عرضه کنندگان گوشت
- نگهداری لاشه حداقل به مدت 24 ساعت پس از استحصال در اتاق سرد در کشتارگاه
- خودداری از خرید گوشت های بدون مهر دامپزشکی
- خودداری از مصرف گوشت تازه (گوشت خریداری شده باید به مدت حداقل 24 ساعت در یخچال 0 تا 4 درجه سانتی گراد، نگهداری و سپس، مصرف شود)
- خودداری از مصرف جگر به صورت خام (جگر خریداری شده باید به مدت حداقل 48 ساعت در یخچال 0 تا 4 درجه سانتی گراد، نگهداری و سپس، مصرف شود)
- استفاده از دستکش، هنگام خرد کردن گوشت در مراکز عرضه و نیز منازل
- اجتناب کودکان و روستائیان و دامداران از بازی و یا ملامسه کنههای ماده تخم ریزی کرده و...
- خودداری از جدا و له کردن (کشتن) کنهها توسط شیردوشان و دامداران
- خودداری از پشمچینی دامها، بدون استفاده از تجهیزات و لوازم ایمنی و حفاظت کننده
- اجتناب از استراحت در مراتع و کوهستانها بدون رعایت استفاده از وسایل ایمن
- سمپاشی منازل و اصطبلهای روستایی جهت کاهش جمعیت کنهها
در ادامه میتوانید فایل زیر را برای مطالعه و بهره گیری در آموزش دانلود نمایید

سلام،دستت درد نکنه، سایت جالبی دارید، فقط این مرض رو تو مملکت کم داشتیم. ولی هر سال این وقت سال ما اسممون به گوش این بیماریهای عجیب و غریب می خوره
سلام.
بسیار سپاسگذارم
مواظب خودتون و اطرافیانتون باشید و اطلاع رسانی لازم را حتما انجام بدهید.
موفق باشید ، عباس پله
باسلام
من دانشجوی ترم 7رشته بهداشت عمومی هستم والان درپیداکردن رشته مناسب برای ارشد به مشکل برخورده ام اگه لطف کنید با توجه به تجربه سابقه کاری خود مرا راهنمایی بفرماییدممنون میشم. من به دنبال رشته ای هستم که کاربردی باشد ونیاز به ان احساس شود که دراینده ضرر نکنم .باتشکر
با سلام و درود فراوان
به نظر بنده رشته آمار حیاتی به نسبت سایر رشته های مجاز برای ارشد شما آینده روشن تر و بهتری دارد. میتوانید این نکته را حتی با نگاه مختصری به اعلام نیاز و جذب هیات علمی های دانشگاه ها نیز مشاهده کرد. البته این نظر شخصی بنده می باشد. بهترین انتخاب برخواسته از شرایط زندگی شماست.
موفق و موید باشید .